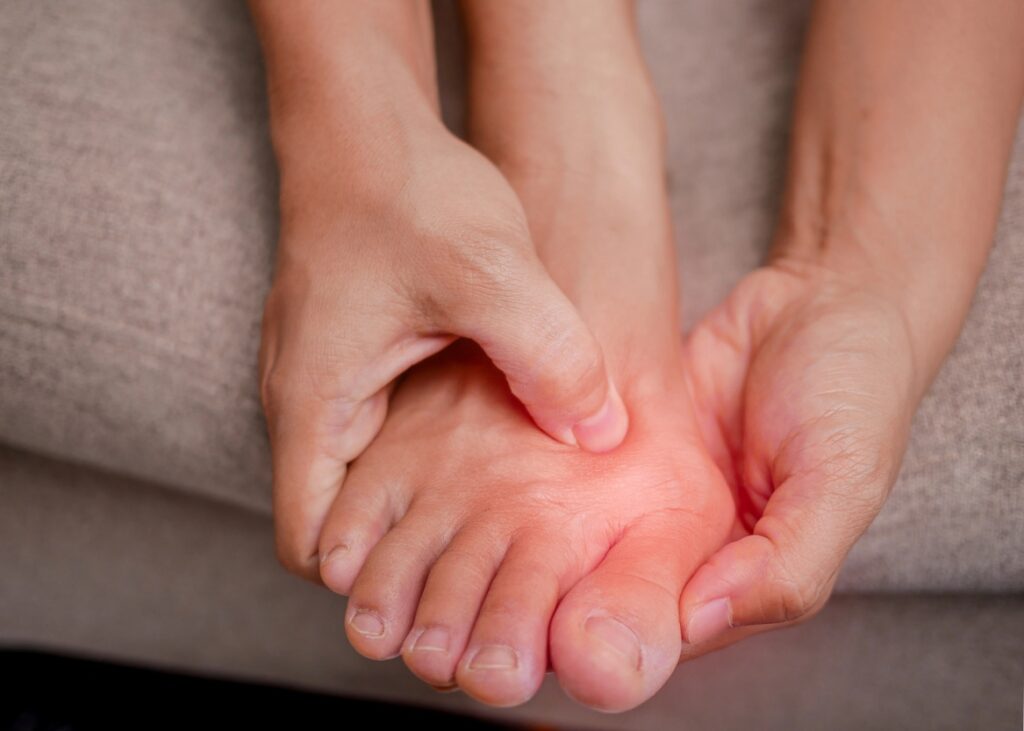
Si estás leyendo esto, seguramente ya conoces bien las molestias que provoca un juanete: dolor persistente, dificultad para calzarte y limitaciones en tu actividad diaria. La operación de juanetes está pensada para:
- Eliminar el dolor crónico que no mejora con plantillas, medicación ni cambios de calzado.
- Restaurar la alineación del dedo gordo, evitando que la deformidad siga avanzando y comprometa otros dedos.
- Mejorar la función y la calidad de vida: volver a caminar largas distancias, practicar deporte o usar el calzado que prefieras sin restricciones.
- Prevenir complicaciones a largo plazo, como artrosis, bursitis recurrente y callos dolorosos.
- Optimizar la biomecánica del pie, reduciendo sobrecargas en articulaciones vecinas (tobillo, rodilla, cadera).
En definitiva, la intervención no es solo una cuestión estética; es la herramienta más eficaz para recuperar tu autonomía y prevenir daños mayores en el futuro.
| Situación | Recomendación |
|---|---|
| Dolor crónico que limita actividades diarias | Operación aconsejada si el tratamiento conservador ha fallado |
| Deformidad en rápida progresión | Evaluación quirúrgica temprana para evitar daño articular irreversible |
| Complicaciones asociadas (bursitis, callos, dedos en garra) | Corrección quirúrgica para prevenir lesiones cutáneas y sobrecargas |
| Imposibilidad de calzarse zapatos habituales | Alta indicación para mejorar calidad de vida |
Especialista en Cirugía Percutánea del Pie
Fundador y Director Médico
Basado en opiniones verificadas de pacientes
| Fase | Detalles | Meta principal |
|---|---|---|
| SEM −2 → 0 | Historia clínica, analítica, estudio radiológico en carga y escáner 3D del antepié. | Optimizar variables de riesgo y fijar la estrategia quirúrgica. |
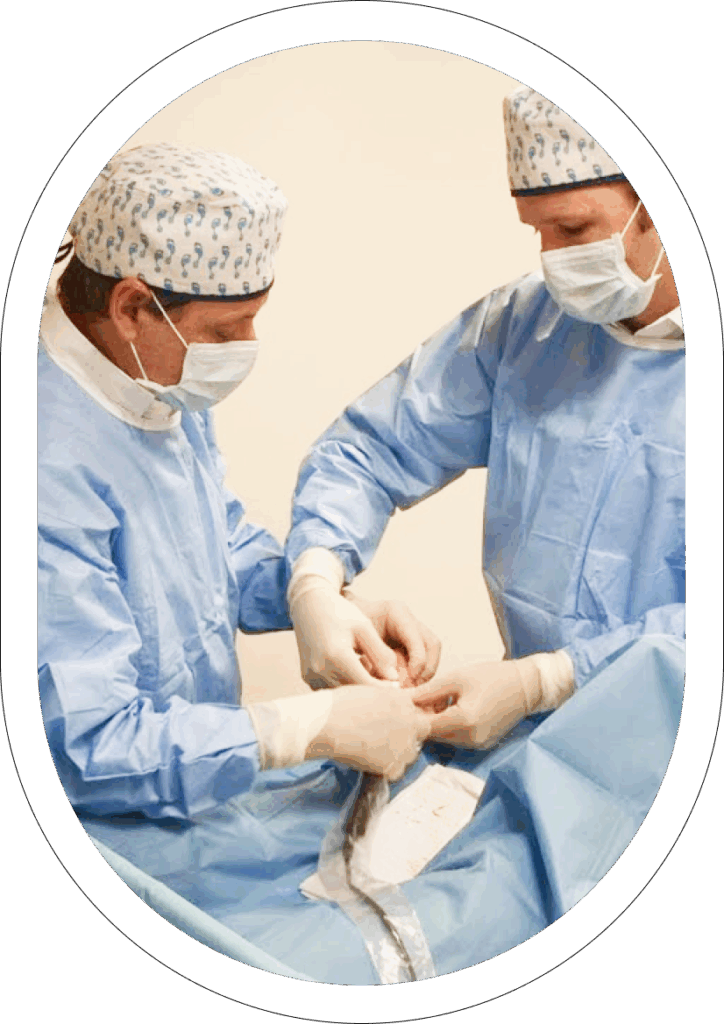
| DÍA 0 | Anestesia regional + sedación; cirugía 45-90 min; vendaje funcional y carga inmediata con zapato rígido. | Alta ambulatoria (97 % de los casos). |
| SEM 1-2 | Reposo relativo, crioterapia, analgésicos estándar, teleconsulta de control. | Mantener dolor < 2/10 en EVA. |
| SEM 3-6 | Fisioterapia: drenaje linfático, láser MLS® y movilización pasiva. | Restaurar 80 % del rango articular. |
| MES 2-3 | Calzado deportivo ancho, reincorporación al trabajo de oficina y conducción. | Caminar 5-6 km consecutivos sin dolor. |
| MES 4-6 | Iniciar running, pádel o senderismo suave bajo supervisión. | Actividad física plena y alta médica. |
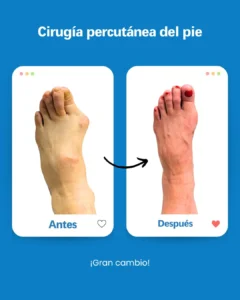
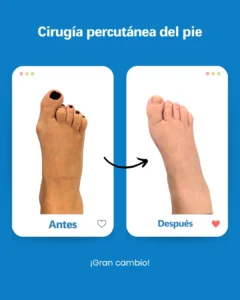
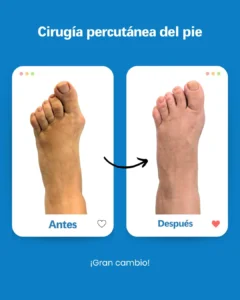
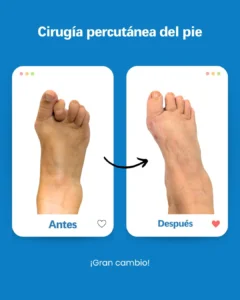
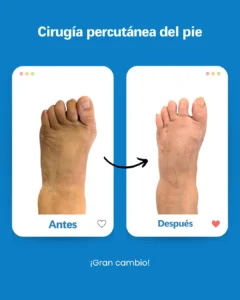
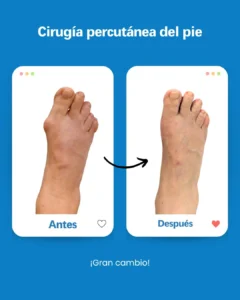
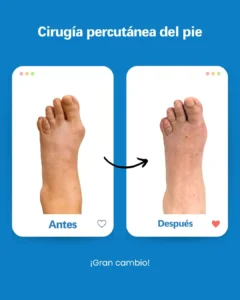
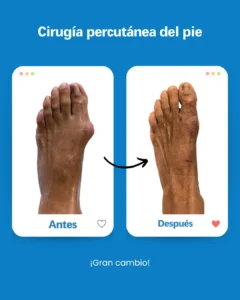
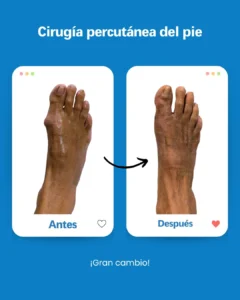
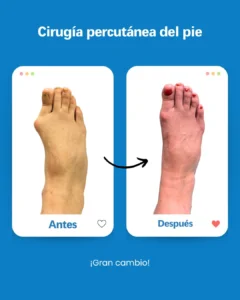

| Riesgo potencial | Prevención/solución en Clínica San Román |
|---|---|
| Infección (< 1 %) | Técnica estéril, profilaxis antibiótica, curas protocolizadas. |
| Dolor persistente | Manejo multimodal del dolor, láser de baja potencia y fisioterapia precoz. |
| Rigidez articular | Ejercicios activos desde la 1.a semana y terapia manual especializada. |
| Lesión nerviosa (hormigueo) | Incisiones mínimas y mapeo anatómico intraoperatorio. |
| Retardo de consolidación | Control metabólico (vitamina D, glucemia) y, si es preciso, magnetoterapia. |
La clave del éxito radica en un plan de fisioterapia intensivo pero progresivo. Nuestro departamento dispone de tecnologías de vanguardia:
- Presoterapia secuencial para mejorar el retorno venoso y reducir el edema.
- Electroestimulación neuromuscular destinada a mantener el tono de los intrínsecos del pie.
- Plataforma de baropodometría donde reeducamos la pisada y distribuimos la carga metatarsal.
- Terapia manual miofascial que libera adherencias y mejora la flexión dorsal del primer radio.
Un 88 % de nuestros pacientes teletrabaja antes de la tercera semana y el 72 % conduce antes del día 40, gracias a la combinación MIS + vendaje funcional ambulatorio.

Referencias:
Minimally Invasive Foot & Ankle Surgery: A Review and a Novel Technique
- Minimally invasive–percutaneous surgery – recent developments of the foot surgery techniques
- Outcomes and Surgical Strategies of Minimally Invasive Chevron/Akin Procedures
Third-Generation Minimally Invasive Chevron and Akin Osteotomies (MICA) in Hallux Valgus Surgery
- Minimally Invasive Foot and Ankle Surgery: A Primer for Orthopaedic Surgeons
- Minimally invasive surgery: has it come of age?




