Si vous lisez ces lignes, vous êtes probablement déjà bien conscient de la gêne occasionnée par un oignon : douleur persistante, difficulté à se chausser et limitation de vos activités quotidiennes. La chirurgie de l’oignon est conçue pour :
- Éliminez les douleurs chroniques qui ne s’améliorent pas avec les semelles, les médicaments ou les changements de chaussures.
- Rétablir l’alignement du gros orteil, afin d « éviter que la déformation n » évolue et ne compromette les autres orteils.
- Amélioration de la fonction et de la qualité de vie: vous pouvez à nouveau marcher sur de longues distances, faire du sport ou porter les chaussures de votre choix sans restrictions.
- Prévenir les complications à long terme telles que l’arthrose, les bursites récurrentes et les cors douloureux.
- Optimiser la biomécanique du pied, en réduisant la surcharge des articulations voisines (cheville, genou, hanche).
En fin de compte, l’intervention n’est pas seulement une question esthétique ; c’est l’outil le plus efficace pour retrouver votre autonomie et prévenir d’autres dommages à l’avenir.
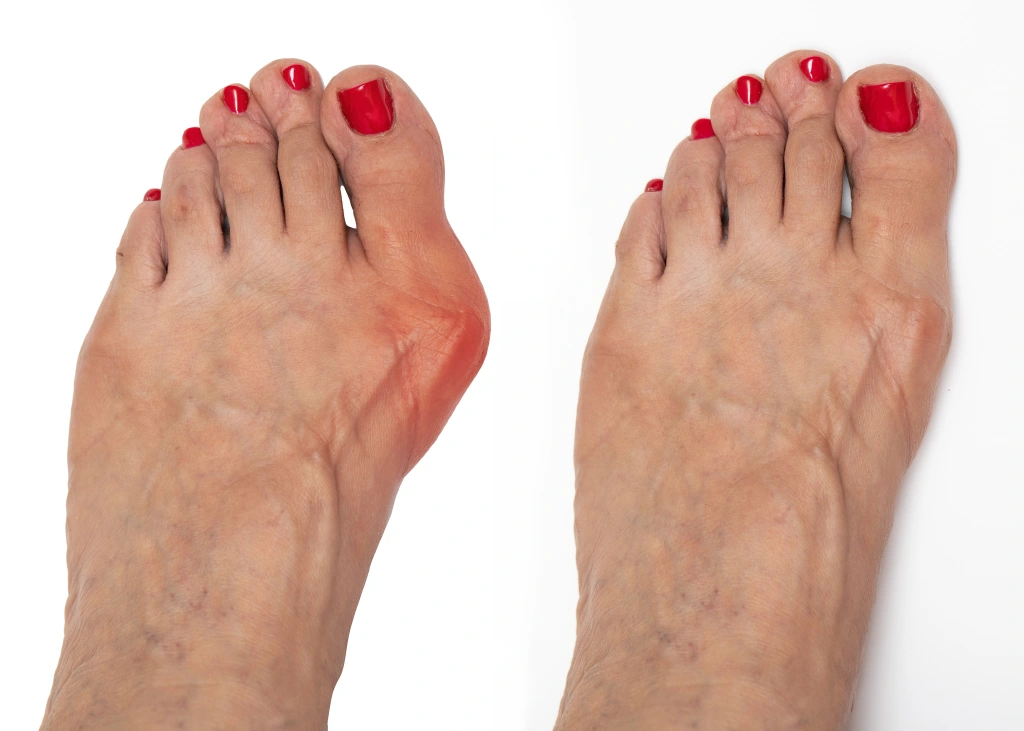
| Situation | Recommandation |
|---|---|
| Douleur chronique limitant les activités quotidiennes | Opération recommandée en cas d’échec du traitement conservateur |
| Déformation rapidement progressive | Évaluation chirurgicale précoce pour éviter des lésions articulaires irréversibles |
| Complications associées (bursites, cors, callosités, orteils en griffe) | Correction chirurgicale pour prévenir les lésions cutanées et les surcharges |
| Impossibilité de porter des chaussures normales | Indication élevée d’ amélioration de la qualité de vie |
Spécialiste en chirurgie percutanée du pied
Fondateur et directeur médical
Basé sur les commentaires vérifiés des patients
| Phase | Détails | Objectif principal |
|---|---|---|
| SEM -2 → 0 | Antécédents médicaux, analyses sanguines, étude radiologique en charge et scan 3D de l’avant-pied. | Optimisez les variables de risque et définissez une stratégie chirurgicale. |
| JOUR 0 | Anesthésie régionale + sédation ; chirurgie 45-90 min ; pansement fonctionnel et mise en charge immédiate avec une chaussure rigide. | Sortie en ambulatoire (97% des cas). |
| SEM 1-2 | Repos relatif, cryothérapie, analgésiques standard, téléconsultation de suivi. | Maintenir une douleur 2/10 sur l’échelle VAS. |
| SEM 3-6 | Physiothérapie : drainage lymphatique, laser MLS® et mobilisation passive. | Rétablir 80 % de l’amplitude articulaire. |
| MOIS 2-3 | Chaussures de sport larges, retour au travail de bureau et à la conduite. | Marchez 5-6 km consécutifs sans douleur. |
| MOIS 4-6 | Commencez à courir, à jouer au paddle ou à faire des randonnées légères sous surveillance. | Activité physique complète et décharge médicale. |
Technique de stabilisation sans fixation externe
Comment obtenir une correction sans vis ni aiguilles ?
À la clinique San Román, nous appliquons un protocole de chirurgie percutanée qui, dans certains cas, permet de consolider l’os sans avoir recours à des implants métalliques. Cette approche repose sur trois piliers fondamentaux :
- Ostéotomies de précision guidées par fluoroscopie
Nous réalisons des coupes osseuses millimétriques qui permettent de réaligner le premier métatarsien avec une altération minimale du périoste (membrane qui recouvre l’os et favorise la consolidation naturelle). - Bandage fonctionnel spécialisé
Nous appliquons un bandage compressif spécifique qui maintient la correction pendant les 4 à 6 premières semaines, période critique de la consolidation initiale. Ce bandage permet une mise en charge immédiate et contrôlée, ce qui stimule la formation du cal osseux. - Protocole de mise en charge progressive
Les chaussures post-chirurgicales rigides répartissent les forces de manière à favoriser la stabilité sans compromettre la circulation ou la cicatrisation.
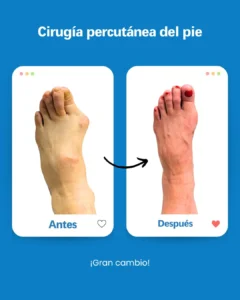
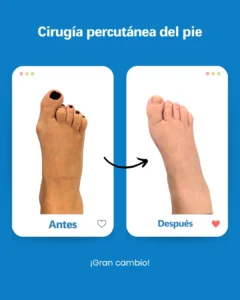
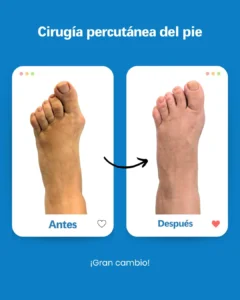
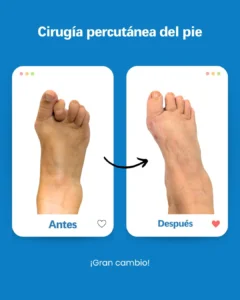
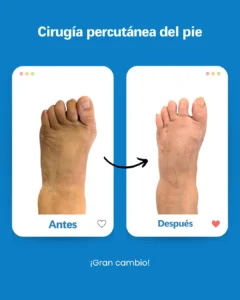
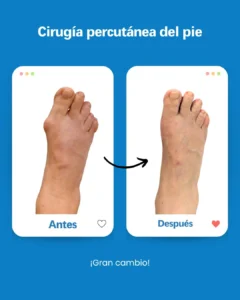
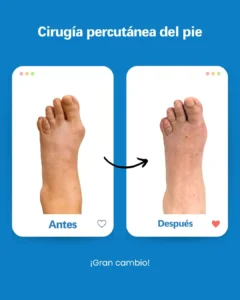
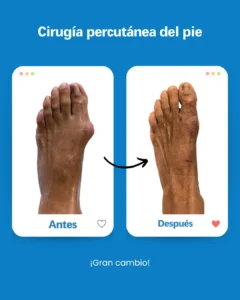
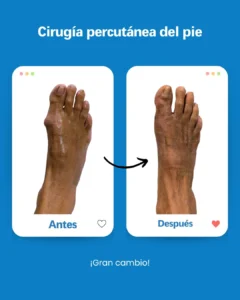
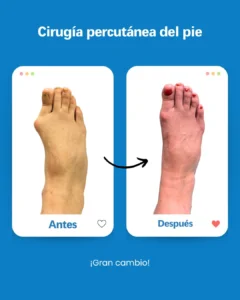

| Risque potentiel | Prévention/solution à Clínica San Román |
|---|---|
| Infection ( 1 %) | Technique stérile, prophylaxie antibiotique, traitement protocolisé. |
| Douleur persistante | Gestion multimodale de la douleur, laser de faible puissance et physiothérapie précoce. |
| Raideur articulaire | Exercices actifs dès la premièresemaine et thérapie manuelle spécialisée. |
| Lésion nerveuse (picotements) | Incisions minimales et cartographie anatomique peropératoire. |
| Retard de consolidation | Surveillance métabolique (vitamine D, glycémie) et, si nécessaire, magnétothérapie. |
La clé du succès réside dans un plan de physiothérapie intensif mais progressif. Notre service est équipé de technologies de pointe :
- Thérapie par pression séquentielle pour améliorer le retour veineux et réduire l’œdème.
- Electrostimulation neuromusculaire visant à maintenir le tonus des muscles intrinsèques du pied.
- Plate-forme de baropodométrie où nous rééduquons l’empreinte et répartissons la charge métatarsienne.
- Thérapie manuelle myofasciale qui libère les adhérences et améliore la flexion dorsale du premier rayon.
88 % de nos patients travaillent à distance avant la troisième semaine et 72 % conduisent avant le 40e jour, grâce à la combinaison MIS + bandage fonctionnel ambulatoire.

Références :
Chirurgie mini-invasive du pied et de la cheville : une revue et une nouvelle technique
- Chirurgie mini-invasive-percutanée - développements récents des techniques de chirurgie du pied
- Résultats et stratégies chirurgicales des interventions mini-invasives de Chevron/Akin
- Chirurgie mini-invasive du pied et de la cheville : un guide pour les chirurgiens orthopédiques
- Chirurgie mini-invasive : est-elle arrivée à maturité ?