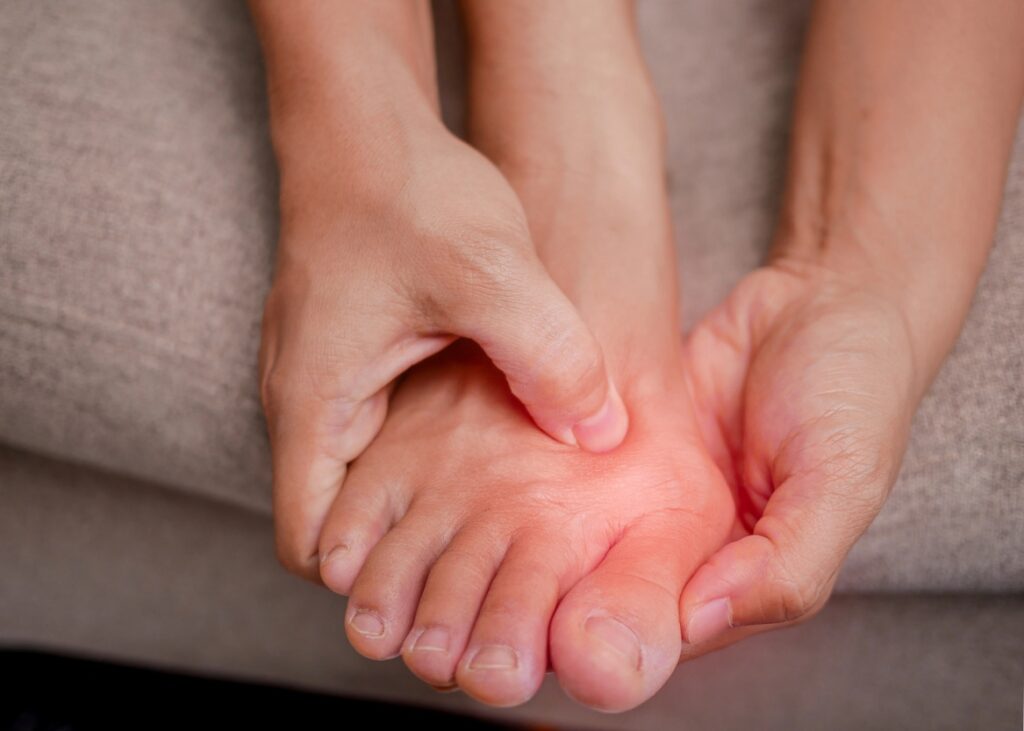
Si vous lisez ces lignes, vous êtes probablement déjà bien conscient de la gêne occasionnée par un oignon : douleur persistante, difficulté à se chausser et limitation de vos activités quotidiennes. L’opération de l’oignon est conçue pour :
- Éliminez les douleurs chroniques qui ne s’améliorent pas avec les semelles, les médicaments ou les changements de chaussures.
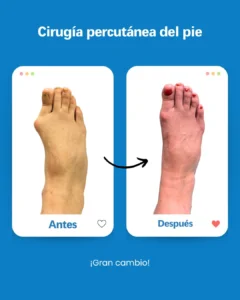
- Rétablir l’alignement du gros orteil, afin d « éviter que la déformation n » évolue et ne compromette les autres orteils.
- Amélioration de la fonction et de la qualité de vie: vous pouvez à nouveau marcher sur de longues distances, faire du sport ou porter les chaussures de votre choix sans restrictions.
- Prévenir les complications à long terme telles que l’arthrose, les bursites récurrentes et les cors douloureux.
- Optimiser la biomécanique du pied, en réduisant la surcharge des articulations voisines (cheville, genou, hanche).
En fin de compte, l’intervention n’est pas seulement une question esthétique ; c’est l’outil le plus efficace pour retrouver votre autonomie et prévenir d’autres dommages à l’avenir.
| Situation | Recommandation |
|---|---|
| Douleur chronique limitant les activités quotidiennes | Opération recommandée en cas d’échec du traitement conservateur |
| Déformation rapidement progressive | Évaluation chirurgicale précoce pour éviter des lésions articulaires irréversibles |
| Complications associées (bursites, cors, callosités, orteils en griffe) | Correction chirurgicale pour prévenir les lésions cutanées et les surcharges |
| Impossibilité de porter des chaussures normales | Indication élevée d’ amélioration de la qualité de vie |
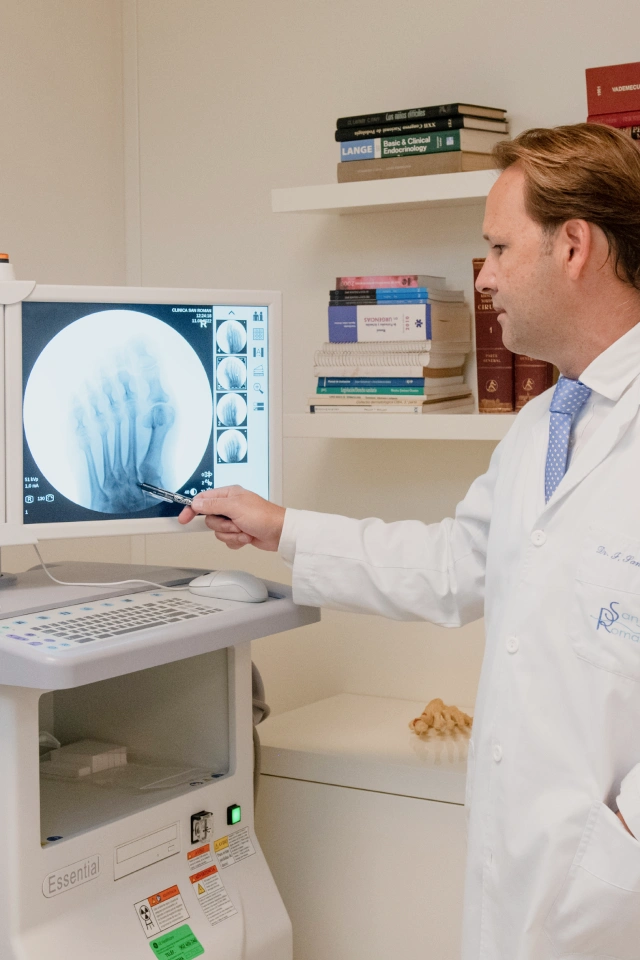
Especialista en Cirugía Percutánea del Pie
Fondateur et directeur médical
Basé sur les commentaires vérifiés des patients
| Phase | Détails | Objectif principal |
|---|---|---|
| SEM -2 → 0 | Antécédents médicaux, analyses sanguines, étude radiologique en charge et scan 3D de l’avant-pied. | Optimisez les variables de risque et définissez une stratégie chirurgicale. |
| JOUR 0 | Anesthésie régionale + sédation ; chirurgie 45-90 min ; pansement fonctionnel et mise en charge immédiate avec une chaussure rigide. | Sortie en ambulatoire (97% des cas). |
| SEM 1-2 | Repos relatif, cryothérapie, analgésiques standard, téléconsultation de suivi. | Maintenir une douleur < 2/10 sur l’échelle VAS. |
| SEM 3-6 | Physiothérapie : drainage lymphatique, laser MLS® et mobilisation passive. | Rétablir 80 % de l’amplitude articulaire. |
| MOIS 2-3 | Chaussures de sport larges, retour au travail de bureau et à la conduite. | Marchez 5-6 km consécutifs sans douleur. |
| MOIS 4-6 | Commencez à courir, à jouer au paddle ou à faire des randonnées légères sous surveillance. | Activité physique complète et décharge médicale. |
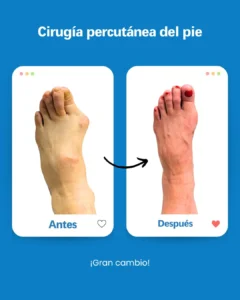
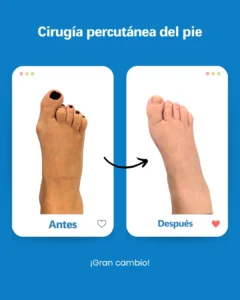
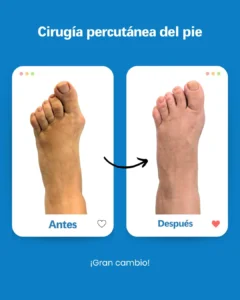
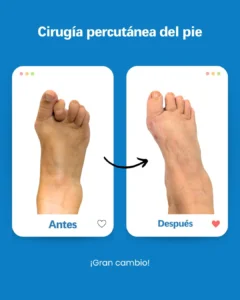
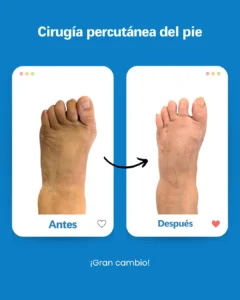
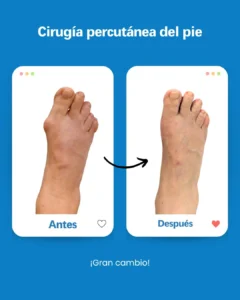
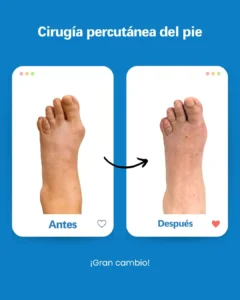
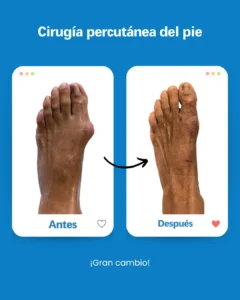
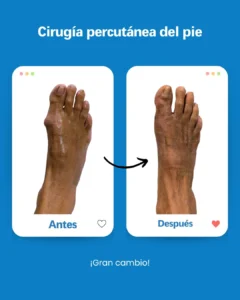

| Risque potentiel | Prévention/solution à Clínica San Román |
|---|---|
| Infection (< 1 %) | Technique stérile, prophylaxie antibiotique, traitement protocolisé. |
| Douleur persistante | Gestion multimodale de la douleur, laser de faible puissance et physiothérapie précoce. |
| Raideur articulaire | Exercices actifs dès la premièresemaine et thérapie manuelle spécialisée. |
| Lésion nerveuse (picotements) | Incisions minimales et cartographie anatomique peropératoire. |
| Retard de consolidation | Surveillance métabolique (vitamine D, glycémie) et, si nécessaire, magnétothérapie. |
La clé du succès réside dans un plan de physiothérapie intensif mais progressif. Notre service est équipé de technologies de pointe :
- Thérapie par pression séquentielle pour améliorer le retour veineux et réduire l’œdème.
- Electrostimulation neuromusculaire visant à maintenir le tonus des muscles intrinsèques du pied.
- Plate-forme de baropodométrie où nous rééduquons l’empreinte et répartissons la charge métatarsienne.
- Thérapie manuelle myofasciale qui libère les adhérences et améliore la flexion dorsale du premier rayon.
88 % de nos patients travaillent à distance avant la troisième semaine et 72 % conduisent avant le 40e jour, grâce à la combinaison MIS + bandage fonctionnel ambulatoire.

Références :
Chirurgie mini-invasive du pied et de la cheville : une revue et une nouvelle technique
- Chirurgie mini-invasive-percutanée - développements récents des techniques de chirurgie du pied
- Résultats et stratégies chirurgicales des interventions mini-invasives de Chevron/Akin
- Chirurgie mini-invasive du pied et de la cheville : un guide pour les chirurgiens orthopédiques
- Chirurgie mini-invasive : est-elle arrivée à maturité ?




