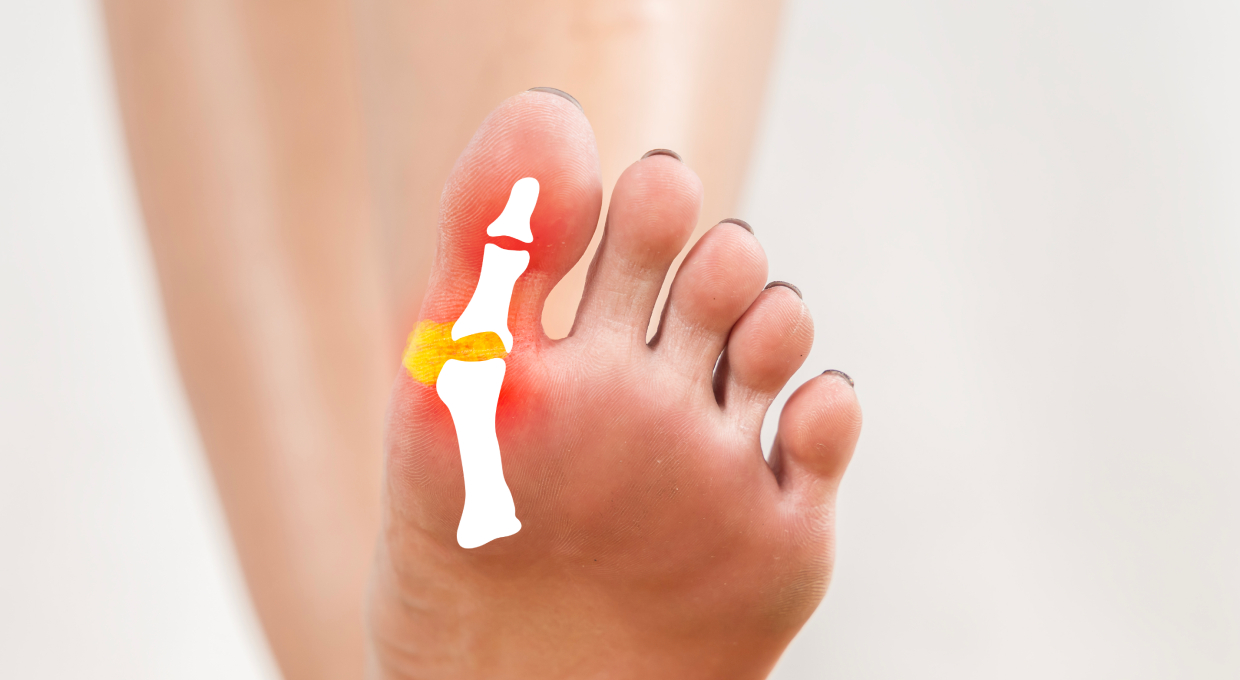
¿Qué es el juanete (hallux valgus)?
Desde el punto de vista anatómico, el hallux valgus es el resultado de una inestabilidad de la primera articulación metatarsofalángica. El hueso metatarsiano se desplaza hacia dentro, mientras que la falange proximal del primer dedo se desvía hacia fuera. Esto genera una protuberancia ósea que roza con el calzado, provocando callos, bursitis y sobrecarga en los dedos adyacentes.
Es importante recalcar que no se trata de “hueso nuevo” que crece, sino de un desalineamiento óseo progresivo. Cuanto antes se detecta, más opciones hay de controlarlo y ralentizar su avance.
Síntomas, causas y diagnóstico
Los síntomas iniciales suelen ser leves, como molestias al usar zapatos estrechos. Con el tiempo, el dolor aumenta y se acompaña de inflamación recurrente, dificultad para encontrar calzado adecuado y deformidad visible. En fases avanzadas, el hallux puede montarse sobre el segundo dedo, generando dedos en garra o martillo.
Causas principales
- Factores hereditarios: la predisposición genética es determinante. Se estima que más del 60% de los pacientes tiene familiares con juanetes.
- Calzado inadecuado: zapatos con punta estrecha o tacón alto favorecen el desplazamiento del dedo gordo.
- Alteraciones biomecánicas: pie plano, pie pronado o hipermovilidad del primer radio.
- Enfermedades asociadas: artritis reumatoide, enfermedades neuromusculares y trastornos del colágeno.
Diagnóstico
El diagnóstico se realiza mediante la exploración clínica y la radiografía en carga. Esta última permite medir el ángulo hallux valgus (HVA) y el ángulo intermetatarsal (IMA). Según estos valores, se clasifica en:
- Leve: HVA menor de 20°.
- Moderado: HVA entre 20° y 40°.
- Severo: HVA superior a 40°.
La clasificación orienta el tratamiento, desde medidas conservadoras hasta la elección de la técnica quirúrgica más adecuada.
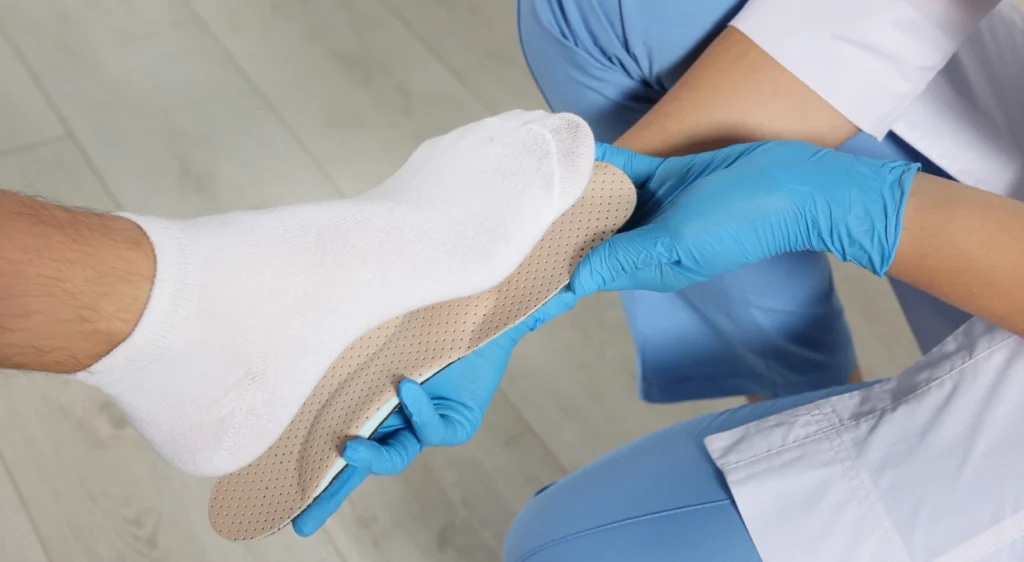
Tratamiento no quirúrgico
Aunque ningún tratamiento conservador corrige la desviación ósea, sí pueden aliviar síntomas y frenar la progresión:
- Calzado adecuado: horma ancha, materiales blandos y suela amortiguada.
- Separadores de silicona: reducen la fricción y mejoran la alineación temporal del dedo.
- Plantillas ortopédicas: redistribuyen las cargas y reducen la sobrecarga metatarsal.
- Fisioterapia: ejercicios de movilidad articular, fortalecimiento del arco plantar y estiramientos.
- Tratamiento farmacológico: antiinflamatorios y analgésicos en fases de dolor agudo.
Estas medidas son especialmente útiles en personas mayores, con bajo nivel de actividad o con contraindicaciones para la cirugía.
¿Cuándo está indicada la cirugía?
La cirugía se indica cuando el juanete genera dolor persistente, limita la marcha o afecta la calidad de vida. También en casos de deformidad progresiva que compromete otros dedos o produce artrosis secundaria.
No se recomienda la cirugía por motivos puramente estéticos ni en juanetes asintomáticos. Cada paciente debe ser valorado de manera individual, teniendo en cuenta edad, actividad, expectativas y grado de deformidad.
Cirugía abierta vs cirugía percutánea
Cirugía abierta
La cirugía abierta tradicional implica incisiones más amplias y acceso directo al hueso. Existen múltiples técnicas (Chevron, Scarf, Lapidus, etc.), que permiten corregir deformidades severas. Sus ventajas son la gran visibilidad quirúrgica y la estabilidad de la fijación. Sus inconvenientes: mayor cicatriz, recuperación más lenta y posible dolor postoperatorio más intenso.
Cirugía percutánea o mínimamente invasiva (MIS)
En la cirugía MIS, el cirujano utiliza fresas motorizadas a través de incisiones de pocos milímetros, guiándose con fluoroscopia. Esto permite realizar cortes óseos precisos y desplazar el hueso a su posición correcta. Sus ventajas son incisiones mínimas, menor agresión de partes blandas, dolor más leve, cicatrices casi invisibles y apoyo precoz tras la cirugía. Sus limitaciones: no siempre indicada en deformidades severas y requiere gran experiencia.
Recuperación: tiempos y expectativas
La recuperación depende del tipo de operación de juanetes, el grado de deformidad y las características del paciente. Con la técnica percutánea, muchos pacientes pueden caminar con zapato posquirúrgico desde el primer día. Con técnicas abiertas, la descarga parcial puede prolongarse algunas semanas.
Tiempos orientativos de recuperación
- Caminar con zapato especial: inmediato en MIS, 2–3 semanas en abierta.
- Vuelta al calzado normal: 6–8 semanas.
- Trabajos de oficina: 2–3 semanas.
- Trabajos físicos: 8–12 semanas.
- Deportes de bajo impacto: 6–8 semanas.
- Deportes de impacto: 3–4 meses.
- Recuperación total: hasta 12 meses.
La fisioterapia juega un papel clave para recuperar movilidad, fuerza y equilibrio. Los masajes de drenaje linfático, los ejercicios de movilidad articular y el fortalecimiento del arco plantar ayudan a acelerar la recuperación.
Complicaciones posibles
Aunque la cirugía de juanetes tiene altas tasas de éxito, no está exenta de riesgos:
- Infección: poco frecuente (1–2%).
- Lesión nerviosa: puede provocar pérdida de sensibilidad en la zona.
- No consolidación ósea: rara, menos del 1%.
- Rigidez articular: dificultad para mover el dedo tras la cirugía.
- Recidiva: en torno al 5–15% según la técnica y los factores del paciente.
La mejor prevención es ponerse en manos de un equipo especializado con experiencia en cirugía del pie.
El proceso en Clínica San Román
En Clínica San Román somos pioneros en la cirugía percutánea del pie en España y Europa, con más de 40 años de experiencia. Nuestro protocolo incluye:
- Consulta inicial con exploración física y radiografías.
- Explicación detallada del plan quirúrgico y expectativas.
- Intervención con anestesia local, sin necesidad de hospitalización.
- Posibilidad de caminar el mismo día con zapato postquirúrgico.
- Revisiones periódicas y seguimiento personalizado.
- Plan de fisioterapia adaptado a cada paciente.
El objetivo es conseguir una recuperación rápida, con el menor dolor posible y resultados duraderos tanto en función como en estética.
Preguntas frecuentes
¿La cirugía de juanetes duele?
Durante la cirugía no se siente dolor gracias a la anestesia local. Tras la intervención, el dolor suele ser leve a moderado y controlable con analgésicos.
¿Cuándo puedo volver a conducir?
Generalmente, a partir de la sexta semana si la cirugía fue en el pie derecho. En el pie izquierdo y con coche automático, puede adelantarse.
¿Cuándo puedo hacer deporte?
Los deportes sin impacto (bicicleta, natación) pueden retomarse a las 6–8 semanas. Para deportes de impacto (running, fútbol) se recomienda esperar 3–4 meses.
¿Se puede operar en ambos pies a la vez?
Sí, en muchos casos es posible intervenir ambos pies en la misma cirugía, aunque dependerá de la evaluación clínica y de la recuperación esperada.
¿El juanete puede volver a salir?
Existe riesgo de recidiva, especialmente en pacientes jóvenes o con factores predisponentes. Una buena técnica quirúrgica y el seguimiento de las recomendaciones reducen este riesgo.
Conclusiones
El juanete es una patología frecuente que puede limitar la vida diaria. La cirugía mínimamente invasiva ha revolucionado su tratamiento, permitiendo una recuperación más rápida y menos dolorosa, aunque la cirugía abierta sigue siendo fundamental en casos complejos. La clave está en una correcta valoración por parte de un especialista y en un plan individualizado de tratamiento y rehabilitación.
Bibliografía resumida
- AAOS OrthoInfo: Bunions (Hallux Valgus).
- AOFAS: Position Statement on Minimally Invasive Surgery (2024).
- Mayo Clinic: Bunions – Diagnosis & Treatment.
- NHS: Bunions & Hallux Valgus Surgery Guidelines.
Última actualización: 25 de agosto de 2025.